2018年度から新専門医制度がスタートしました。
制度が導入されたばかりで、かつ複雑ということもあり、この制度を正しく理解している医学生・若手医師は少ないかと思われます。しかし、新専門医制度の導入により、将来のキャリアに大きな影響が生じることは明白です。したがって、新専門医制度を正しく理解して、病院選びやプログラムの選択をおこなう必要があります。
医学生専用Facebookグループについて
新しい活動をしてみたい・医学部の勉強以外のことに興味がある・大学以外のコミュニティを持ちたいという医学生を対象に、医学生向けのFacebookグループを運営しています。
参加は無料ですので是非お気軽にご参加ください!
<コンテンツ例>
・医学部の勉強以外の活動をするための記事投稿
・オンライン勉強会の開催、告知
・医学生のお仕事の募集
▽医学生専用Facebookグループの説明と参加はこちら↓↓
新専門医制度ってどんな制度?
基本領域とサブスペシャリティ領域の研修が必要
新専門医制度では、初期研修を終えた後19の基本領域で3年間の研修プログラムを受けることになります。基本領域の研修を終えた後、さらに細分化した領域(=サブスペシャリティ)の専門医を目指します。
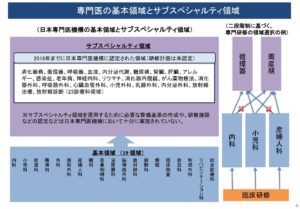
厚生労働省 サブスペシャルティ領域の専門研修について https://www.mhlw.go.jp/content/10803000/000492681.pdf
新専門医制度のもとでは資格取得に最長8年かかる
新専門医制度のもとでは
大学卒業→初期臨床研修2年→基本領域の専門研修3年→基本領域の専門医資格取得→サブスペシャリティ領域の専門研修3年→サブスペシャリティ専門医資格取得
の卒後計8年(サブスペシャリティ領域の研修と基本領域の研修は並行するプログラムも存在するため、最短では6年間)
で専門医資格が取得できる形となります。
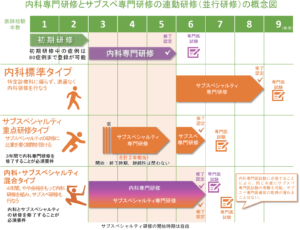
日本内科学会 内科領域プログラム作成に関するポイント https://www.naika.or.jp/jsim_wp/wp-content/uploads/2017/10/point.pdf
新専門医制度導入で何が変わる?
専門医資格取得までの時間が長くなる
まず、一番の影響として挙げられるのが専門医資格取得までの時間が長くなったということです。新専門医制度導入以前であれば卒後6年で取得できた資格が、本制度導入により最長8年に延長されることとなります。つまり、単純に考えると卒後から独り立ちするまでの時間が長くなったと言うことができます。
以前であれば、18歳で大学に入学した医学生は30歳で専門医資格を取得できていたところが、新専門医制度の導入により、32歳でようやく専門医として名乗ることができるようになるというわけです。
複数の診療科をローテーションする
また、以前であれば後期研修(卒後3年目以降)から専門的に自分の専攻の科で研修を行うことができていましたが、今後は卒後3~5年の間は基本領域に関して研修を行う必要がでてきます。
具体的な例を挙げます。
例えば、循環器内科志望の場合、新専門医制度導入以前であれば卒後3年目から循環器内科の研修を行うことができました。
しかし、新専門医制度の下では、卒後3年~5年の間(研修プログラムによって異なる)は基本領域である内科の研修を行い、消化器・腎臓・呼吸器など複数の診療科をローテーションすることになります。
つまり、新専門医制度の下では、初期研修の2年間で様々な科をローテーションした後、さらにその後1~3年かけて基本領域内の複数の科をローテーションすることになります。
シーリングの導入で希望の地域・診療科で働けなくなる可能性も
新専門医制度のもとでは専門研修プログラムは基幹施設と連携施設の病院群が作ります。しかし、以前と比べて指導医や症例数などの条件が増えたことにより、基幹施設が少なくなっているのが現状です。そこで、人気の地域や診療科に希望が集中することを防ぐために、2020年度の専攻医採用から都道府県・診療科においてシーリング(募集定員)が設定されることになりました。
シーリングに関して詳しくはこちら
新専門医制度のもと適切にキャリアを築くためには
希望の研修先のプログラムを知る
上記のように、新専門医制度の導入によって専門医資格までの道のりが長くなったり、複数の科をローテーションする必要が出てきます。
しかし、研修施設によっては、サブスペシャリティ重点研修タイプや基本領域・サブスペシャリティ混合タイプのように、基本領域とサブスペシャリティ領域を並行して行うプログラムが組まれている場合もあります。これらを選択することで、短い期間で専門医資格を取得することが可能になります。
早い段階で希望の診療科が決まっている場合は、希望の研修先に基本領域とサブスペシャリティ領域を並行できるプログラムが存在しているか確認しておくとよいです。
今後の国の動きに着目
新専門医制度が導入されたのが2018年度、さらに新たなシーリングの仕組みが導入されたのが2020年度と、非常に速いスピードのなか制度の変革が行われています。
したがって、今までの国の動きをみると今後もさらなる制約が追加される可能性も十分にあります。(実際に現段階でも、専攻医採用にマッチングを導入すべきであるという声が一部で挙がっています。)
医学生や若手医師は、引き続き制度の変革に注目し、適切な情報を集めることが必須となります。


